Хребет - унікальна біокінематична система, вона здатна переносити без шкоди для себе навантаження, але, як і будь-яка конструкція, згодом зношується. У молодому віці стабільний стан підтримується завдяки швидким регенеративним можливостям, але після 50 років запас їх поступово згасає, що призводить до утворення остеохондрозу.
Остеохондроз – найпоширеніша дегенеративно-дистрофічна патологія хребетного стовпа, яка при прогресуванні поширюється на довколишні конструкції хребетного сегмента.
Теорії розвитку
Етіологія остеохондрозу невідома. Існуючі на даний момент теорії розвитку даного захворювання:
- Метаболічна.Зміна метаболізму хребетного диска внаслідок його дегідратації (кількість води у молодому віці 88%, з віком вміст води зменшується до 60%).
- Судинна.Зміна спинального кровообігу (виникає у зрілому віці, але можливо більш ранній розвиток при травмах, обмінних порушеннях, інфекціях).
Дані теорії іноді поєднують в одну - інволюційну, в основі якої лежить порушення трофіки, особливо в тканинах, в яких немає судин. У дитячому віці у міжхребцевих дисках є судинна мережа, але після повного становлення архітектоніки хребта дана мережа закривається сполучною тканиною.
- Гормональна теоріябільш спірна. Гормональний статус грає певну роль розвитку остеохондрозу, але посилатися лише рівень гормонів недоцільно. Найактуальніша ця теорія для жінок у період постменопаузи.
- Механічна теоріяговорить про зв'язок виникнення остеохондрозу з навантаженнями певних відділів хребта.
- Теорія аномалій- Поодинокий випадок з механічної теорії. Аномалії тіл хребців, зрощення тіл, незарощення дужки через неправильний біомеханізм стимулюють перевантаження хребетних дисків і викликають руйнування кісткової тканини.
Дані теорії мають право на існування, але жодна з них не є універсальною. Грамотніше називати остеохондроз багатофакторним захворюванням, для якого характерна генетична схильність та провокуючі фактори.
Чинники, що сприяють розвитку захворювання
- Гравітаційний фактор:для хребта будь-яке нефізіологічне усунення не що інше, як пусковий механізм безлічі м'язових реакцій.
- Динамічний фактор: чим більше і довше навантаження на хребет, тим більше і довше він піддається травматизації (особи, схильні до вимушеного тривалого становища; постійних підйомів тяжкості).
- Дисметаболічний фактор:недостатнє харчування хребетного стовпа через аутоімунні порушення, токсичний вплив.
Відомо, що прийом їжі з алюмінієвого посуду веде до його акумуляції в кістках, він згодом сприятиме утворенню остеохондрозу. Несприятливо позначається на організмі людини вживання їжі з посуду, виготовленої зі сплаву алюмінію та заліза. При приготуванні їжі мікрочастинки потрапляють у шлунково-кишковий тракт, тому що в них ще й свинець, то йде накопичення даного металу в організмі, інтоксикація яким виражається нейроостеофіброзом (дефектна зміна тканин у місці з'єднання сухожилля і м'язи).
- генетичний фактор.Будь-яка людина має індивідуальний рівень гнучкості, який безпосередньо корелює із співвідношенням волокон у сполучній тканині (колагену та еластину) та успадковується генетично. Незважаючи на все сказане вище, існують норма у співвідношенні волокон, відхилення призводить до більш швидкого зношування хребетного стовпа.
- Біомеханічний фактор– нефізіологічні рухи у суглобовій поверхні хребта. Приводить до цього атрофія м'язів (клінічним симптомом є біль, що з'являється при нахилах та поворотах).
- Асептико-запальний фактор- Найчастіше швидкий запальний процес у міжхребцевих дисках. Утворюються мікродефекти у хребті внаслідок порушення живлення хребетного диска. У цих мікродефектах формуються ділянки мертвої тканини.
Симптоми остеохондрозу хребетного стовпа
Головним симптомом остеохондрозу є біль у спині, який може бути постійним або періодичним, ниючим або гострим, найчастіше він посилюється при різких рухах і фізичному навантаженні.
Остеохондроз – поширене захворювання серед спортсменів. Виникає від невідповідності фізіологічних можливостей руховим навантаженням, які сприяють мікротравматизації та зношування тканини хребта.
Локалізація симптомів залежить переважно від відділу хребта, у якому є патологічний процес (шийний, грудний, попереково-крижовий). Якщо патологічний процес локалізований у кількох відділах, такий стан називається змішаним остеохондрозом.
| Вид остеохондрозу | Шийний | Грудний | Попереково-крижовий | Змішаний |
|---|---|---|---|---|
| клінічна картина |
|
|
|
болі стабільні або перехідні у всі відділи хребта. |
| Ускладнення |
|
|
компресійна мієлопатія (здавлення спинного мозку різними новоутвореннями). |
всі ускладнення, які можливі при шийному, грудному, попереково-крижовому остеохондрозі. |
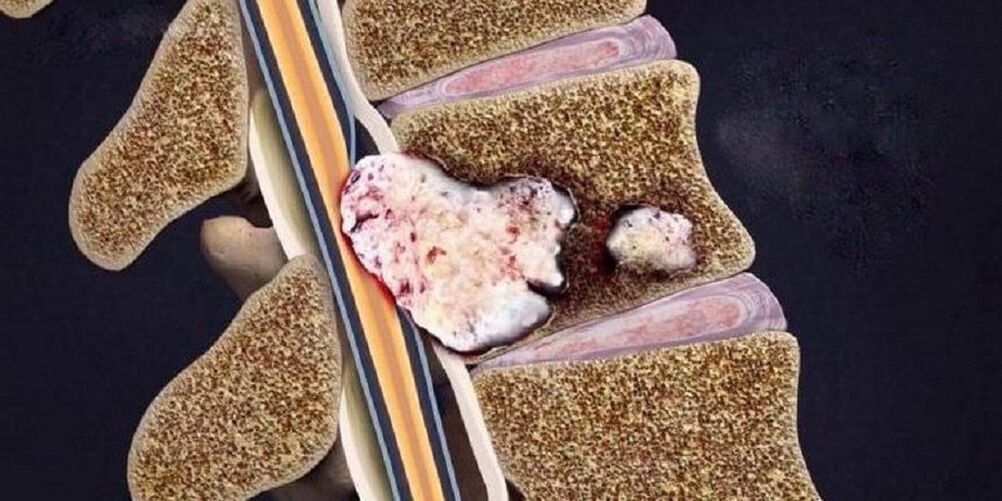
Стадії перебігу остеохондрозу
| Стадії | Перша | Друга | Третя | Четверта |
|---|---|---|---|---|
| Зміни у хребті |
|
|
Розрив і усунення хребетного диска із зануренням у його порожнину інших оточуючих елементів, що стимулює розвиток місцевих симптомів запалення. | Руйнування інших елементів міжхребцевого зчленування, патологічне розташування суглобових поверхонь, крайові розростання кісток. |
| Скарги пацієнта | Відсутні або вказують на неприємні відчуття при тривалому знаходженні однотипної позі. | Дискомфорт та біль при деяких видах навантажень. | Біль у спині, шиї, попереку, крижах або куприку, залежить від локалізації. | Постійні болі на всьому протязі хребта. |
Диференційна діагностика
- Гострий інфаркт міокарда.Біль концентрується в ділянці серця і лише звідти іррадіює (поширюється) у шию, нижню щелепу, руку. Захворювання починається так або після фізичного навантаження з появи стискаючих болів, не пов'язаних з рухом у хребті. Через півгодини біль досягає максимуму, у людини з'являється задишка, страх смерті. Діагноз підтверджується електрокардіограмою (ЕКГ) та маркерами некрозу міокарда.
- Субарахноїдальний крововилив(Крововиливи між павутинною та м'якою мозковою оболонкою головного мозку). У ряді випадків через токсичну дію крові, що вилилася, на спинно-мозкові коріння можуть виникати сильні болі в хребті. Основна клінічна ознака – наявність крові у спинно-мозковій рідині.
- Аномалії хребта.Мінімальне дослідження: рентгенографія черепа та шийного відділу хребта у прямій та бічній проекціях. Найбільш поширеними аномаліями хребта є: зрощення атланту (першого шийного хребця) з потиличною кісткою, вдавлення країв потиличного отвору в порожнину черепа, зрощення хребців, зміна форми та розмірів хребців.
- Шийний лімфаденіттакож може супроводжуватися болями в шиї, що іноді посилюються при нахилах і поворотах. Постановка діагнозу не викликає труднощів: збільшені, болючі лімфовузли; часті ангіни в анамнезі.
- Мієломна хвороба.Біль у хребті виникає поступово, на тлі прогресуючого схуднення, що періодично виникає лихоманки. Головна лабораторна ознака – білок у сечі.
- Пухлина або метастази у хребет.На користь злоякісного новоутворення свідчать: прогресуюча втрата маси тіла, лабораторні зміни, а також УЗД джерел метастазування – нирки, легені, шлунок, щитовидна залоза, простата.
- Ревматичний та інфекційно-алергічний поліартритдиференціюють за анамнезом захворювання, помірно підвищеної температури тіла, переважному ураженні великих суглобів.
- Маскована депресія. Пацієнти «нав'язують» неіснуючі патології (у цьому контексті симптоми остеохондрозу), спроба роз'яснити їм сутність натикається на стіну нерозуміння. Ознаками маскованої депресії є: зниження настрою, концентрації уваги, працездатності; порушення сну та апетиту; суїцидальні думки та дії.
- Виразкова хвороба шлунка та дванадцятипалої кишки, панкреатит та холецистит.діагностуються за допомогою зв'язку болів з їжею, лабораторних досліджень (ФГДС, загальний аналіз крові, біохімічний аналіз крові, активність ферментів підшлункової залози, ультразвукове дослідження органів черевної порожнини).
Діагностика остеохондрозу
- Найчастіше пацієнт звертається зі скаргами до лікаря-невролога, який збирає анамнез життя та хвороби пацієнта та проводить неврологічний огляд. Невролог досліджує хребет у трьох варіантах (стоячи, сидячи і лежачи). При огляді спини особливу увагу звертають на поставу, нижні кути лопаток, гребені клубових кісток, положення надпліч, на вираженість м'язів спини. При пальпації визначають деформації, болючість, напруження м'язів.
- При встановленні діагнозу «остеохондроз» необхідна додаткова консультація вузьких фахівців для виключення патологій зі схожою симптоматикою (кардіолог, терапевт, ревматолог).
- Проведення обов'язкових лабораторних досліджень (загальний аналіз крові, загальний аналіз сечі, біохімічний аналіз крові).
- Підтверджуючими дослідженнями є інструментальні:
- рентгенографія хребта у двох проекціях- Найпростіший метод виявлення змін у хребтовому стовпі (звуження щілини між хребцями);
Залежно від ступеня видно різні зміни на рентгенограмах:
Ступінь Перша Друга Третя Четверта Рентген ознаки Відсутність рентгенологічних ознак. Зміна висоти міжхребцевих дисків. Протрузія (вибухання у хребетний канал) міжхребцевих дисків чи навіть пролапс (випадання). Освіта остеофітів (крайові кісткові розростання) у місці контакту хребців. - комп'ютерна томографія (КТ) та магнітно-ядерний резонанс (МРТ)– використовується як виявлення змін у хребті, а й визначення патологій інших органах;
- УЗДГ МАГ (Ультразвукова доплерографія магістральних артерій голови)– ультразвукове дослідження кровоносної системи голови та шиї, яке дозволяє якомога раніше діагностувати ступінь зміни кровоносних судин.
- рентгенографія хребта у двох проекціях- Найпростіший метод виявлення змін у хребтовому стовпі (звуження щілини між хребцями);
Які існують методи лікування остеохондрозу?
Медикаментозна терапіямає бути суворо індивідуальною та диференційованою, призначення препаратів здійснюється лікарем після діагностики.
Основні препарати, що використовуються при лікуванні остеохондрозу:
- Зняття больового синдрому здійснюється за допомогою аналгетиків, нестероїдних протизапальних препаратів (НПЗЗ). Лікування НПЗЗ має бути максимально коротким, для зняття болю вистачить 5-7 днів. Якщо біль погано усувається, і потрібна постійна доза препаратів, які знімають больовий синдром, можна приймати селективні інгібітори ЦОГ-2.
- Зменшують больовий синдром, а також знімають спазм м'язів – спазмолітики.
- Транскутанний спосіб знеболювання: мазь, діючою речовиною якої є НПЗЗ; крем з урахуванням анестетика; аплікації з протизапальними та аналгетичними препаратами, для більшого ефекту додають кортикостероїди.
- Лікування призначене для регенерації запаленого або здавленого нерва, а також для покращення мікроциркуляції крові: вітаміни групи В, нейропротективні препарати, нікотинова кислота.
- Пероральні хондропротектори – глюкозамін, хондроїтин сульфат. Вони сприяють зупинці деструктивних змін у хрящі при постійному прийомі. Хондропротектори вбудовуються в каркас хрящової тканини, завдяки чому збільшується утворення кісткового матриксу та зменшується руйнування суглобів. Найбільш сприятливий склад: хондроїтину сульфат + глюкозаміну сульфат + глюкозаміну гідрохлорид + нестероїдні протизапальні препарати (НПЗЗ). Ці препарати отримали назву комбіновані хондропротектори.
Немедикаментозні методи лікування:
Нейроортопедичні заходи.Важливим моментом лікування остеохондрозу є дотримання раціонального режиму рухової активності. Довге перебування в ліжку та мінімальна кількість рухової активності не тільки не йде на користь хребту, а й призводить до постійного симптому – болю у спині.
Лікувальна фізкультура (ЛФК)призначається у задовільному стані пацієнта (особливо у період зменшення ознак захворювання), головною метою є зміцнення м'язового корсету.
Для профілактики падінь, поліпшення координації рухів та роботи вестибулярного апарату (актуально для пацієнтів похилого віку) в ЛФК застосовуються балансуючі диски, платформи, доріжки.
Мануальна терапіяпри сильному больовому синдромі у шиї. Призначається з особливою пильністю та за суворими показаннями. Головна мета – усунення патобіомеханічної зміни в опорно-руховому апараті. Головною причиною призначення мануальної терапії є патологічна напруга навколохребцевих м'язів. Не варто забувати про ряд протипоказань для даного виду лікування, актуальних для остеохондрозу – масивні остеофіти (патологічні нарости на поверхні кісткової тканини), які утворюються на 4 стадії розвитку даної патології.
Фізіотерапевтичні процедури в гострому періоді:
- ультразвук;
- фонофорез;
- ультрафіолетове опромінення;
- імпульсні струми;
- нейроелектростимуляція.
Фізіотерапевтичні процедури в підгострому періоді:
- електрофорез;
- магнітотерапія.
Масаж.З усіх видів застосовується поверхневий масаж, що розслаблює, з елементами розтирання. Як тільки за допомогою масажу знімуть больовий симптом, плавно переходять до інтенсивніших елементів розтирання. При освоюванні методики точкового (локального) масажу, перевага надається цьому виду.
Питання хірургічних втручань вирішується суворо індивідуально, залежно від показань, стану пацієнта.

Профілактичні заходи

- Грамотний вибір меблів (особливо на робочому місці). Робочий стілець складається з рівної та твердої спинки. Ліжко включає матрац помірної жорсткості, подушка середньої м'якості (по можливості - ортопедичний матрац і подушка).
- Корекція зору, постави, прикусу.
- Раціональний підбір взуття (особливо актуальний для водіїв). Максимальна величина підбора 5 см.
- Носити під час роботи фіксуючого пояса, бандажа або корсета.
- Корекція рухів: уникати нахилів з поворотами, вага піднімати з прямою спиною і зігнутими в колінах ногами.
- Частіше змінювати положення тіла: довго не стояти, і не сидіти.
- Правильне харчування: обмежити кількість солодкої, солоної, жирної, гострої їжі. Найнебезпечнішим продуктом для кісток є білий цукор, оскільки він вимиває кальцій із кісткової тканини. Раціон повинен включати фрукти, ягоди, овочі, яйця, горіхи, м'ясо, нирки, печінку, рибу, бобові, кисломолочні продукти.
- Запобігати різким перепадам температури, особливо небезпечна гаряча вода у ванні, сауні, басейні і т. д. , оскільки вона розслаблює м'язи спини і навіть невелика травма в даному стані не відчувається, але призводить до трагічних наслідків для хребетного стовпа, та й узагалом для опорно-рухового апарату.
- Водні процедури є не лише профілактичним заходом, а й лікувальним. Під час занять плаванням комбінується розтягування та розслаблення м'язів.
- Лікування хронічних захворювань.
- Активна та регулярна відпустка.
Приклади ефективних вправ для запобігання шийному остеохондрозу, які можна робити прямо на робочому місці:
- сидячи на стільці, дивлячись перед собою. Пензлем охоплюється і підтримується нижня щелепа. Натискаючи головою вперед і вниз через опір (фаза напруги); розслаблюючи та розтягуючи м'язи шиї, повільно відводити голову назад (фаза розслаблення);
- сидячи на стільці, дивлячись перед собою. Права долоня – на правій щоці. Повільно нахиляємо голову ліворуч, намагаємося вухом торкнутися лівого плеча і затриматися в такому положенні на 3-5 секунд. Ліва долоня на лівій щоці, і робимо те саме, відповідно до правого плеча;
- сидячи на стільці, дивлячись перед собою. Руки лежать навколішки. Нахиляємо голову вправо, затримуємо на 5-7 секунд, дуже повільно повертаємось у вихідне положення. Потім нахиляємо голову вліво і, відповідно, робимо те саме.
Висновок
Висока частота та соціальна значущість остеохондрозу обумовлює науковий інтерес до цієї проблеми. Хвороба вражає як людей похилого віку, але дедалі частіше зустрічається в молодих, що привертає увагу неврологів, нейрохірургів, травматологів-ортопедів та інших фахівців. Своєчасна діагностика та адекватне лікування даної патології забезпечує соціальну адаптацію та якість подальшого життя.














































